勉強会 糖尿病と心筋梗塞について 平成18年12月21日
橋本泰嘉
はじめに
はじめに心臓の血管の絵を見てください。心臓は筋肉の塊で、筋肉を縮ませて体じゅうに血液を送っていますが、心臓自身にも血液を送ります。心臓から出てくる太い血管から細い血管が枝分かれしていて、心臓を冠状に取り巻くことから冠動脈と言われていますが、これが心臓の筋肉に酸素や栄養を送っています。
心筋梗塞は、この血管が詰まる病気です。
今までの勉強会で何度も学習してもらいましたが、糖尿病は心筋梗塞の発生を増やします。心筋梗塞は命を失う可能性がある病気ですので、起こしてから良い病院にかかれば大丈夫と考えるのは間違いです。予防が大事です。
心筋梗塞の時の血管の状態
心筋梗塞の発作が起こったときは、少なくとも何割かの場合は、心臓の血管(冠動脈)に下の図のようなことが起こっていると言われています。心筋梗塞を起こして亡くなった患者さんを調べた結果、血管に裂け目のようなものがある方が4割くらいあったことが報告されています。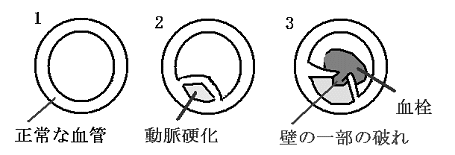 もともとの血管をパイプのようなものと考えて下さい。(図の1番)血管の壁にコレステロールが変化した塊がたまっていきます。(図の2番)このようなものができる理由はいくつかありますが、例えば血液中のコレステロールが高い場合や、血糖値が高いことが誘因になります。この塊がブヨブヨして軟らかい場合には、何かの拍子に血管の中に裂け目を作ってしまうような現象が起こります。すると、血管が裂けたときに破れた箇所を塞ごうとする反応が起こります。血液が固まって穴を塞ごうとするのですが、もともと太い血管ではありませんので、血管自体を塞いでしまいます。(図の3番)すると、その先に血が行かなくなりますので、その血管が栄養や酸素を送っていた部分の筋肉が死んでしまいます。
もともとの血管をパイプのようなものと考えて下さい。(図の1番)血管の壁にコレステロールが変化した塊がたまっていきます。(図の2番)このようなものができる理由はいくつかありますが、例えば血液中のコレステロールが高い場合や、血糖値が高いことが誘因になります。この塊がブヨブヨして軟らかい場合には、何かの拍子に血管の中に裂け目を作ってしまうような現象が起こります。すると、血管が裂けたときに破れた箇所を塞ごうとする反応が起こります。血液が固まって穴を塞ごうとするのですが、もともと太い血管ではありませんので、血管自体を塞いでしまいます。(図の3番)すると、その先に血が行かなくなりますので、その血管が栄養や酸素を送っていた部分の筋肉が死んでしまいます。
その他の病態で起こる心筋梗塞もあると思われます。例えば、何かの理由で血管がキュッと縮まる反応が起こることがよくありますが、たまたま血管に細いところがあって、しかもキュッと縮む反応が長く続いた場合には、それだけで血管をほとんど塞いでしまうこともありえます。血管を通って、例えば心臓の中にできた小さな血の塊が流れてきて血管を塞いでしまうことも、ありえないとは言えません。意外に思われるかもしれませんが、私達の心臓には血液や細胞の塊ができていることが結構あります。
心筋梗塞の合併症
心停止(死亡) 心臓破裂 心臓のこぶ(心室瘤)の形成
心不全 むくみ 呼吸不全 肺炎
不整脈
脳卒中 胃かいよう
心筋梗塞の怖いところは、何と言っても死にいたることがあることです。死亡率は、およそ1~7%くらいだと思いますが、詰まる血管の場所や詰まり方、治療の仕方、予防の仕方によって変ってきます。
心臓の筋肉の広範囲が傷害された場合には、心筋の一部が破れて心臓が破裂してしまうこともあります。破裂しなくても、心臓の一部が機能しなくなりますから心不全になります。
心不全は、心臓の働きが足りなくて、血液が充分に循環しない状態をさします。心不全によって、むくみが足などに出ることは良くあります。肺の血液は、心臓が吸い上げて体に送ることになっていますので、心不全のために肺に血液がたまった時には、息を吸って酸素を取り込んでも、体に送り出せない状態になり、呼吸不全がおこります。
また、肺がむくんだ状態では、そこにバイキンがついて簡単に感染を起こし、肺炎がおこります。
不整脈が起こることもあります。心臓の中で脈をコントロールしている場所の血管がやられた時には、脈のコントロールができなくなって、心房細動(長島元監督の不整脈)や心室性期外収縮という不整脈が起こることがあります。不整脈によって血液の塊ができることもあり、長時間続いた時は心不全がひどくなります。ほとんど心臓が活動していないような状態になることもあります。
脳卒中も合併することがあります。心臓の壁の一部や、壁に付いた血液の塊が血液といっしょに脳に運ばれて、そこの血管を詰めてしまう時は激しい脳卒中を起こします。
心筋梗塞は大きなストレスですので、胃かいようを起こすこともあります。また、心臓に対する薬は一般に血液をサラサラにする作用がありますので、胃かいようから大きな出血を起こす可能性もあります。
心筋梗塞の症状
心筋梗塞の発作の症状は、以下の二つが中心です。
激しい胸の痛み
呼吸の苦しみ
激しい時には、胸をつかまれてつぶされるような感覚を覚えるそうです。 時には、胸にかぎらず背中や、胃、肩、あご、歯などの離れた場所に痛みを感じることもあり、この場合は本人も医者も心筋梗塞ということに気がつかないまま状態が悪くなる可能性があります。胃が痛いと言って、胃カメラを受けた患者さんが心筋梗塞だったこともあります。
心臓の病気なのに胸以外の場所を痛いと感じることがある理由は私もよく分りませんが、内臓は手足と違って神経の走行している具合が網目状になっていることが多いために、関連する場所を痛いと勘違いしてしまうのかもしれないと考えています。
その他に、動悸を感じることもあります。梗塞の場所によっては不整脈が起こりますので、それをまず感じてしまうこともあります。逆に脈が非常におそくなることもあります。
心筋梗塞は心臓の働きを落としますので、心不全の症状が激しく出ることもあります。心不全の症状は、呼吸の苦しさが主体です。息を吸っても吸っても酸素が入っていかないような、おぼれるような感覚だと聞きます。時には胸水(肺の周りの水)が溜まって、それが刺激になり咳が主体になることもあります。また、心不全で肺の中に水が溜まった時(肺水腫)の場合は肺炎を起こしますので、それによる咳が症状になることもあります。
糖尿病による神経障害が進んだ方では、胸の痛みがはっきりしないことがあるということは、この勉強会でも繰り返しお話してきましたが、このような方の場合は、呼吸が苦しい、または体がだるいなどのはっきりしない症状しか出ないかもしれません。具合が悪い時に風邪だと決めつけないように注意して下さい。
<症状のまとめ>
激しい胸の痛みを感じることが多い
でも、痛みは必ずではない(特に糖尿病の患者さん)
呼吸が苦しくなることも多い
動悸を感じることもある
咳がでることもある
体がだるいだけのこともある
心筋梗塞を起こした時の対処法
心筋梗塞が疑われる症状が出た時には、
救急車を呼ぶこと、
安静にすること、
人を呼ぶこと
例えば、外で仕事中に胸が痛くなったらどうすべきでしょうか? 仕事が少し残っているから、全部すませてから救急車を呼べば良いでしょうか? 寝巻きのままの、はしたない格好では救急隊員が来たときにみっともないので、ちゃんと着替えをして、ついでに部屋の掃除もしてから救急車を呼ぶべきでしょうか? そんなことをしていたら、下手をすると死んでしまいます。
救急車を呼ぶ理由は、救急隊員に体を運ばせるためです。自分で動いてしまうと反射的に心臓は働きますので、負担をかけろと命令するような結果になりますが、心臓の状態はいつもと違いますから、負担に耐えられずに急に血圧が下がってショック状態になることがありえます。そうすると意識を失ってしまいますから、誰かがいないと何もできません。
心臓が破裂することがあると述べましたが、破裂する直前までは血圧は変動しません。我慢して仕事を一段落させようとしている人が、ふ~っと意識をなくした時には、結構この破裂を起こしている場合があるようです。破裂したら対処が難しくなりますから、破裂しないように心臓に負担をかけないような注意が必要です。
人も呼ぶべきです。遠慮して一人で準備していて重症化すると、かえって迷惑をかけることが多いので、人に救急の対応をお願いした方が利口です。
救急車を待つ間にすること
意識がはっきりして、呼吸が苦しくなさそうなら、安静を保ち、医者からニトロなどをもらっていればニトロをキャンデーのようになめるべきです。もし医者からアスピリンの製剤をもらっていたら、指示された量を飲んでおくと病院に着いた頃は症状が取れて、血管も開通していることもあります。家族の方は、手分けして保険証を準備したり、顔色を観察するなどして急変に備えましょう。本人は、とにかく安静にして身動きもしないほうが無難です。
もし、不幸にして呼吸が急に止まったりしても、対応が早ければ回復することがあります。呼びかけに反応がなく、呼吸をしていないと判断したら、とりあえず患者さんの鼻を塞ぎ、口から息を吹き込んで人工呼吸を2回しましょう。その後、30回続けて心臓マッサージをしましょう。詳しいやり方は、時々救急蘇生法の講習会がありますから、参加して勉強しておきましょう。
救急車に乗ったら
救急車は乗り心地が良くありません。特に高規格でない普通の車の場合は、ひっくり返るのじゃないかと心配するくらいです。乗ったことで緊張してしまう人が多いようです。
聞かれたことにだけ答えて、後は目を閉じるなどして、なるべく興奮しないようにしましょう。救急車に乗ったら、もう‘まな板の鯉’のような状況だと諦めて下さい。
家族で救急車に同乗する人は、患者さんの方に向いていると気分が悪くなります。乗り心地が悪いので、必ず進行方向を向いて時々患者さんを見るくらいにしたほうがいいと思います。「そっぽを向いていると気を悪くするかな?」などと思って患者さんの方を見ていると吐いてしまって、かえって迷惑をかけるかもしれません。
心筋梗塞の診断法
病院に着くと、急変に備えるために点滴をされると思います。そして血圧などを測りながら心電図をとられます。心電図は簡単に検査できて、しかも大きな梗塞でははっきりした所見が出ます。
ただし、万能の検査ではありません。私も何度か失敗したことがありますが、症状もなくて心電図も正常だから心筋梗塞ではないとは言えません。発作の時間や、血管の詰まり方次第では一回の検査で所見が出ないことはよくあります。したがって、心電図は「また検査するのか!」と思われるくらい頻回に検査されます。
その他の安全な検査としては心臓のエコーで心臓の動き方を確認する方法もあります。重傷度まで分りますし、機械の性能が良い場合は詰まった血管が分ることもあります。
血液も検査されると思います。やられた心筋から出てくる物質がありますので、それが多くなっていれば梗塞の疑いが濃厚になります。最近は、この検査が進歩して、10分くらいで判定できるようになっています。心電図に急性の心筋梗塞の所見があって、しかも血液検査で異常があれば、ほとんど診断はできます。ただし、重傷度はすぐには分りません。
レントゲンを使った検査で、詰まった冠動脈が分れば診断がほぼ確定します。冠動脈のCT検査や、冠動脈造影検査がそれです。
冠動脈検査の現状
冠動脈の造影写真の例を示します。黒く、うねって見えるのが冠動脈です。枝がたくさん分かれているのが見えると思います。
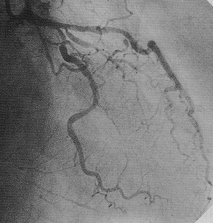
私が学生の頃は、心臓の血管をレントゲンの透視で見て血管が詰まった部分を溶かしたり拡げたりする治療は最新の方法でした。血管を透視する検査が、心臓カテーテル検査による冠動脈造影、実際に拡げる治療が、風船治療、ステント挿入などと呼ばれていた方法です。その後もしばらくは、血管を拡げる器具の改良が研究されていましたが、10年前くらいからは血管の透視では分析が不充分だという考え方が拡がってきました。
もう一度、血管がどのように詰まるのかを想像した模式図を示します。黒く塗った部分は動脈硬化した部分で、変性したコレステロールや炎症細胞が集まっていると考えて下さい。下の三つの山はどれも同じように見えますが、細くなるパターンは同じではありません。
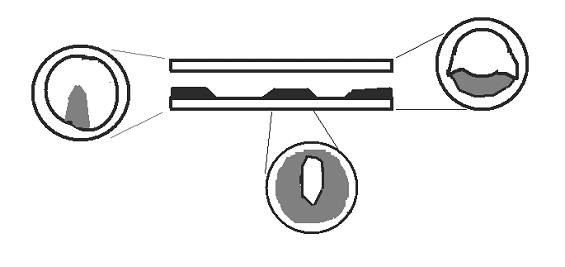
血管は丸いまま次第に細くなるのではないので、どのように細くなっているかは一方向から見ても分りません。三日月のような不整形に細くなることが多いので、正面から見て10%くらい細いかな?と思っても、横から見ると5割くらい細くなっている場合があります。ねじれたように細くなった場合は、どの方向から見ても細くないように思えても、簡単に心筋梗塞を起こすことがありえます。
また、血管が細くなる部分はブヨブヨして簡単に破れ出して血管を詰めるものから、破裂する心配がほとんどないものまでありますので、単に血管が細くなっただけでは今後そこがどうなるのかは分りません。このへんが分らないことから、すでに透視は原始的な方法と言えるかもしれません。
この問題は私が研修でカテーテル検査をやって、すぐ気になりましたので先輩の先生に尋ねましたが、当時は良い方法がなく、結局は方向を変えてレントゲン透視を繰り返して血管の太さを推定し、大きな血管で細い所があれば手術してもらい、細い血管については無視する、また破裂しそうかどうかは全く分らないので、片っ端から風船治療をせざるをえないという状況でした。
その後、血管の中に細い内視鏡や超音波エコーのワイヤー(おなかのエコー検査に使う棒状の器具を小型化したもの)を入れて、血管の太さを直接測り、細くなった部分が破れやすいかどうか推定する検査方法も進歩してきました。これだと透視よりも定量性や病状予測の正確さには優れているでしょう。
しかし、細い血管のさらに細くなった部分にワイヤーを入れたり、動脈硬化で硬くなった部分を無理やり拡げますから事故は避けられません。おそらく皆さんのお知り合いの中にも、検査中に血管を詰まらせて本当の心筋梗塞を起こしたり、血管を裂いてしまって緊急手術が必要になった方もおられるかも知れません。
このような危険を減らすために、血管の中に直接ものを入れないで検査をする方法が開発されつつあります。性能の良い心臓エコーの機械では、冠動脈の根元の部分は見えることがありますので、心臓の動きを見るのと同時に、血管が詰まっている部分を確認できることもあります。
また、頭の検査などで良く使うCTスキャンでは人間の輪切りのような写真が撮れますが、心臓の血管も写せます。これが機械の進歩で細かいところまで見えるようになり、すでに基幹病院では非常にきれいな写真が撮れるようになってきました。でも、まだ細い部分は写りませんし、血管壁の厚さや性状の評価ができるまでには時間がかかりそうです。
冠動脈検査治療の今後
ステント(パイプのような器具)の説明をします。ステントは、折りたたんで細くなった状態で病変に持って行き、そこで開くと血管を押し広げてくれる器具です。成功すれば血流が保てますが、失敗すると血管を損傷したり詰まらせたりします。詰まりにくいように、薬を混ぜたステントも開発されています。
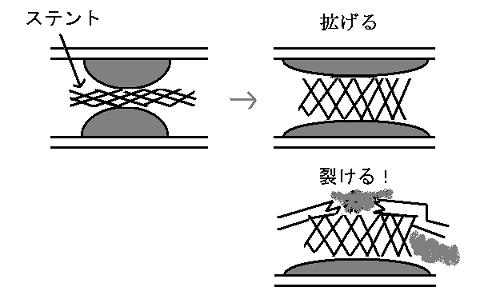
CT検査が進歩しても、ステントで血管を拡げる治療が必要な場合には、結局冠動脈造影は必要です。ただし、以前のように何でも緊急の冠動脈造影検査をするのではなく、CTやエコー検査で詰まっている病変を評価して、手術の成績が良いケースでは直接手術室へ運び、ステント治療が良い場合は今まで通りの血管造影検査とステント挿入、保存的に見た方が成績が良い場合は心臓の安静を保ち、コレステロールや血圧、血液の固まる具合を調節する治療に止めるというやり方が良いと考えます。基幹病院では、すでにその方向に移行しているようです。
冠動脈検査には準備が必要ですが、あくまで検査で治療ではないので、治療が後回しになっている点は否めません。症例によっては、検査でかかる負担で成績を悪くしてしまって、かえって安静を保ってコレステロールを下げ、心不全の治療に徹したほうが成績が良かったという報告もあるくらいです。
今は検査に時間がかかりすぎていると思います。やがては病院到着の数分後に治療が始まるようなシステムができると思います。ただし、造影検査を簡略化するためには細い血管の壁の厚さまで測れるような高性能の診断能力が必要です。
心筋梗塞の治療
検査のところでも述べましたが、治療の基本は詰まった部分を溶かす(血栓溶解剤)、細くなった部分を拡げる(風船治療、ステント)、それとバイパス手術が中心です。治療法の選択の仕方については、現在はほとんど統計で何が良い方法か分っていますから、最も成功率が高くて事故が少ない方法を選べば良いと思います。病院によって成績が違いますから、例えば手術の場合は済生会や中央病院に転院するというような選択枝もあると思います。
これに加えて、コレステロールを強力に下げる治療、利尿薬を中心とした心不全の治療、不整脈をコントロールする治療、肺炎などの合併症に対する治療。そして急性期を乗り越えたらリハビリというのがコースになっています。
心筋梗塞は病気としては比較的単純ですので、入院時におよその経過が分ります。したがって入院されると、「あなたは何日目からリハビリをして、何日に退院です。」という予定表をもらいます。まだ入院したばかりなのに退院を決められても困ると感じられるかもしれませんが、あくまで目安です。あまりに早い退院で不安を覚える方は、一般病院で経過を見てから自宅に帰られてもいいと思います。
やがては心筋を再生する治療が一般の病院でもできるようになると思いますが、心臓の場合は足や骨と違って、物を注射すると血管を流れて肺に入ってしまいますので、細胞を注入する方法が難しいかもしれません。
予防するほうが安全で、理にかなっていると思います。
心筋梗塞の予防
私が研修した当時、心筋梗塞の患者さんの死亡率は3%でした。学生時代に聞いていたより死亡例は少なかったのですが、そのためにベッド脇に張り付いて治療しての結果でした。努力して急性期を乗り越えても慢性的な心不全で困られる方も多くおられました。
今は治療法が進んでいますので、後遺症が少ないように冠動脈の血の流れを保つ方法論が確立しています。でも、皆さん定期的に冠動脈検査を受けられていますし、時には検査で合併症を起こす人もおられます。本来なら、検査で事故があってはならないと思いますが。
基幹病院では、たくさんの患者さんを毎日検査し治療して慣れていますから、めったなことで死ぬことはないといって良いと思います。でも、だから予防のために食事療法や運動療法をする必要はないとは考えないで下さい。基幹病院でも、できることは限られています。最高の治療は、自分が食事や運動を適切にやることです。病院での治療は、あくまで緊急の一時しのぎに過ぎないと思います。
実際に梗塞を起こした方達に聞いて見られると分ると思いますが、発作の時は、「自分はこのまま死ぬのだろうか? 子供たちや孫達はどうなるのか?」などの考えが浮かんで非常に辛い思いをしますし、家族もたまりません。運良く後遺症を残さなかったとしても、再発する可能性は常に付きまといますので、何か戦々恐々とした生活を強いられます。
予防できるものは予防することが大事だと思います。その方法は、
①禁煙、②コレステロールを下げる、②血糖値をコントロールする、④血圧をコントロールする、肥満の是正、などなどです。
おそらく中性脂肪や尿酸についてもコントロールした方が良いと思います。
特に皆さんにとっては血糖値を低く安定させることが大事です。血管の壁にたまった動脈硬化のもとになるブヨブヨしたものは、病理学者によれば変性したコレステロールだそうです。これは本来のコレステロールが酸化したり、糖分がくっついたものが含まれていると思われます。血糖値が高い人に脳卒中や心筋梗塞が多い理由です。動脈硬化を防ぐために、血糖値のコントロールをめざしましょう。